Published online 15 January 2013. Peripuberty stress leads to abnormal aggression, altered amygdala and orbitofrontal reactivity and increased prefrontal MAOA gene expression
lunedì 21 gennaio 2013
Novità in pillole: Le violenze in infanzia alterano il cervello nell'adulto
Published online 15 January 2013. Peripuberty stress leads to abnormal aggression, altered amygdala and orbitofrontal reactivity and increased prefrontal MAOA gene expression
domenica 20 gennaio 2013
I Pidocchi

Il maschio ha una lunghezza di 2-3 mm, inferiore a quella della femmina (3-4mm).
 Le uova sono visibili ad occhio nudo, avendo una lunghezza di 0.5-1 mm e una larghezza di 0.3 mm. Le lendini sono ovali o piriformi, avvolte in un rivestimento chitinoso indispensabile per la sopravvivenza, inizialmente translucide e saldamente adese al fusto del capello a 3/4 millimetri dalla cute tramite sostanze di natura polisaccaridica. Le lendini sono disposte sul fusto del capello in numero di 2-3, a fila indiana o a grani di rosario.
Le uova sono visibili ad occhio nudo, avendo una lunghezza di 0.5-1 mm e una larghezza di 0.3 mm. Le lendini sono ovali o piriformi, avvolte in un rivestimento chitinoso indispensabile per la sopravvivenza, inizialmente translucide e saldamente adese al fusto del capello a 3/4 millimetri dalla cute tramite sostanze di natura polisaccaridica. Le lendini sono disposte sul fusto del capello in numero di 2-3, a fila indiana o a grani di rosario.  Il pidocchio adulto presenta arti con estremità a uncino, che consentono di attaccarsi tenacemente al capello; è in grado di sopravvivere al di fuori dell’ospite per massimo 3/4 giorni. Il pidocchio risiede preferibilmente in prossimità del cuoio capelluto, dove è in grado di muoversi rapidamente (23 cm/minuto).
Il pidocchio adulto presenta arti con estremità a uncino, che consentono di attaccarsi tenacemente al capello; è in grado di sopravvivere al di fuori dell’ospite per massimo 3/4 giorni. Il pidocchio risiede preferibilmente in prossimità del cuoio capelluto, dove è in grado di muoversi rapidamente (23 cm/minuto). 

 Studi su differenti popolazioni negli Stati Uniti hanno evidenziato una maggiore predisposizione dei soggetti Caucasici o Asiatici, rispetto agli Afro-americani. Questo è dovuto soprattutto al fatto che Pediculus humanus capitis si è adattato a vivere soprattutto su capelli cilindrici e a sezione rotondeggiante, come quelli dei Caucasici. Altri possibili fattori “protettivi” nei confronti della pediculosi del capo sono costituiti dal maggior quantitativo di sebo sulla superficie cutanea e dal ph più acido della cute del cuoio capelluto. Nel complesso, si può quindi affermare che la pediculosi del capo è meno frequente negli individui con pelle scura e capelli molto ricci.
Studi su differenti popolazioni negli Stati Uniti hanno evidenziato una maggiore predisposizione dei soggetti Caucasici o Asiatici, rispetto agli Afro-americani. Questo è dovuto soprattutto al fatto che Pediculus humanus capitis si è adattato a vivere soprattutto su capelli cilindrici e a sezione rotondeggiante, come quelli dei Caucasici. Altri possibili fattori “protettivi” nei confronti della pediculosi del capo sono costituiti dal maggior quantitativo di sebo sulla superficie cutanea e dal ph più acido della cute del cuoio capelluto. Nel complesso, si può quindi affermare che la pediculosi del capo è meno frequente negli individui con pelle scura e capelli molto ricci. Spesso la pediculosi del capo non è diagnosticata in modo corretto. Per la diagnosi si ricorre tradizionalmente all’ispezione dei capelli e del cuoio capelluto, che può essere facilitata con una buona illuminazione, una lente di ingrandimento e la separazione dei capelli mediante pettini a denti stretti (distanza tra i singoli denti di 0.3 mm). L’utilizzo del pettine su capelli asciutti o bagnati si è dimostrato in grado di aumentare di quattro volte l’accuratezza diagnostica (25% versus 6%) e di raddoppiare la velocità della diagnosi rispetto al solo esame obiettivo.

I pidocchi si riscontrano con maggiore frequenza in alcuni punti del cuoio capelluto, come la regione retro-auricolare e la nuca. Talvolta, le lendini possono essere confuse con la forfora e con le squame della dermatite seborroica.
I pidocchi e le lendini possono essere osservati facilmente al microscopio. Le lendini possono essere osservate anche con la lampada di Wood: la fluorescenza è grigia nelle lendini vuote e bianca se la ninfa è ancora all’interno.
Non pochi autori sostengono che la diagnosi definitiva di pediculosi del capo debba essere basata unicamente sul riscontro di pidocchi vitali..


La quantità di prodotto necessaria per ogni trattamento varia in funzione della lunghezza dei capelli.

scuola “… il giorno dopo il primo
trattamento.
Chi certifica la non contagiosità?
L’avvenuto trattamento è
certificato dal tuo Pediatra
previa dichiarazione del genitore.
dati tratti da :
Linee guida per la diagnosi e il trattamento della pediculosi del capo con l'egida di ADOI, SIDEMAST, SIDERP e SIP / R. Caputo, A. Giannetti, F. Arcangeli, M. Picardo, S. Veraldi, M. Picca, D. Innocenzi, G. Micali. - In: Esperienze dermatologiche. - ISSN 1128-9155. - 8:4(2006), pp. 213-227.
Prof G Bartolozzi nel forum Pediatria.
sabato 19 gennaio 2013
Novità in pillole: un ragazzo su 10 trova in rete sue foto private.
23% ADOLESCENTI TROVA PETTEGOLEZZI SUL PROPRIO CONTO.
(DIRE - Notiziario Minori) Roma, 18 gen 2013. - Più di un bambino su 10 ha trovato online sue foto private (12,4%) o sue foto che lo mettevano in imbarazzo (10,8%). L'8,3% ha visto pubblicati in Rete video privati, il 7,1% rivelazioni su propri fatti personali, il 6,7% video in cui egli stesso era presente che lo hanno imbarazzato. Lo rivela l'Indagine conoscitiva sulla condizione dell'Infanzia e dell'Adolescenza in Italia edizione 2012 Eurispes-Telefono Azzurro.
In Rete il diritto alla riservatezza sembra un optional. Anche per gli adolescenti che, alla domanda "ti è mai capitato di trovare online'", hanno risposto: foto o video imbarazzanti che ritraggono i coetanei (40,1%), loro foto che per quanto non imbarazzanti non avevano ricevuto una preventiva autorizzazione ad essere messe online (32,2%), pettegolezzi o falsità sul proprio conto (23,6%), foto o video imbarazzanti che ritraggono altri adulti di loro conoscenza (20,8%), foto personali che hanno creato loro imbarazzo (20,5%), foto o video imbarazzanti riguardanti i loro insegnanti (17,5%), frasi che rivelano loro fatti personali (16,8%), video non imbarazzanti, ma che non avevano autorizzato a mettere online (16,6%) e video spiacevoli in cui erano presenti (11,1%).
Novità in pillole: il 62% dei bambini ha un proprio telefonino
L'INDAGINE, IL 62% DEI BAMBINI HA UN PROPRIO TELEFONINO
GLI ADOLESCENTI LO USANO OLTRE 4 ORE AL GIORNO.
(DIRE - Notiziario Minori) Roma, 18 gen. 2013- Il 62% dei bambini italiani fra i 7 e gli 11 anni ha a disposizione un telefonino proprio, contro il 35,4% che ne è sprovvisto. Il 44,4% dei bambini acquisisce un cellulare tra i 9 e gli 11 anni. Il 17,6% ha un cellulare prima dei 7 anni. E fra gli adolescenti il cellulare è un feticcio che si usa in media per quattro ore al giorno. È quanto emerge dall'Indagine conoscitiva sulla condizione dell'Infanzia e dell'Adolescenza in Italia edizione 2012 Eurispes-Telefono Azzurro.
AI BAMBINI PIACCIONO I GIOCHI - Le due funzioni maggiormente utilizzate sul cellulare dai bambini sono i giochi (21,2%) e le telefonate (20,5%), seguite dall'invio di messaggi di testo o mms (18,3%) e dall'ascolto di musica (17,5%).
ADOLESCENTI PAZZI PER LE 'APP' - Il 40,5% degli adolescenti usa il cellulare oltre le quattro ore giornaliere. Solo l'1,2% non ne ha uno e le app fanno la differenza. Quelle maggiormente usate dai ragazzi sono: il collegamento a Internet (54%), l'uso dei Social Network quali Facebook e Twitter (50,8%), la visione di filmati su YouTube (49%), l'utilizzo di giochi quali Angry Birds e Fruit ninja (44,8%).
Visto il collegamento tra uso di cellulari e tumori cerebrali, la notizia è inquietante…… ( leggere articoli sui cellulari presenti sul blog )
Novità in pillole: beve il 64% adolescenti, 2,5% lo fa ogni giorno.
(DIRE - Notiziario Minori) Roma, 18 gen.2013 - Il 64% dei 12-18enni beve alcol. Per il 10,6% è una abitudine, il 2,5% che ne fa un uso quotidiano, mentre sceglie qualche volta questo genere di bibite il 50,9%. Il dato emerge dall'Indagine conoscitiva sulla condizione dell'infanzia e dell'adolescenza in Italia presentata nei giorni scorsi da Eurispes e Telefono Azzurro.
Solo il 35,2% dei ragazzi afferma di non essere interessato all'alcol. Il consumo di alcolici sembra avere inizio soprattutto nel periodo delle medie: è così per il 65,7% dei ragazzi più giovani (12-15 anni) e per il 44,1% dei più grandi. Questi ultimi - ben il 46,2% - dichiarano di aver bevuto alcolici la prima volta dopo i 15 anni. I ragazzi di 16-18 anni apprezzano in particolar modo i cocktail e gli aperitivi alcolici (60% del campione). Il 58,9% ama la birra. Gli shottini (una piccola dose di bevanda alcolica da trangugiare tutta di un colpo) si 'fermano' al 41,3%. Più giù (31,7%) il vino. I più giovani prediligono la birra (42,4% dei casi), amano i cocktail e gli aperitivi alcolici. (Wel/ Dire)
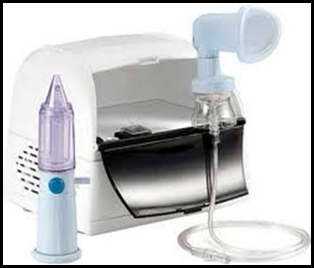
Aereosol
Accanto alle variazioni dovute ai vari tipi di macchine prodotte , vi sono anche quelle legate all’esecuzione dell’aereosol.
Nella confezione oltre all’apparecchio per aereosolterapia, è contenuto anche il Rinowash che utilizzo in caso di patologie delle vie aeree superiori ( sinusiti, adenoiditi, otiti recidivanti ); infatti le particelle prodotte di dimensioni di circa 10 micron raggiungono e si localizzano solo in questa sede.
- Sono più costosi per l’acquisto e manutenzione.
- Non riescono a nebulizzare completamente certi farmaci in sospensione ( come certi cortisonici).
- Possono a causa dell’elevata temperatura, distruggere alcuni farmaci.
- Hanno il solo vantaggio della velocità e silenziosità.
- Non è presente un indicatore di dosi residue ed il fruscio tipico dell’erogazione continua per parecchi spruzzi anche quando il farmaco è esaurito. Si deve controllare visivamente che il rumore si accompagni alla fuoriuscita del farmaco.
- Esiste il cosiddetto Effetto Balistico. Dovuto alla velocità dello spruzzo all’uscita dalla bomboletta : 120 Km orari !. Anche con perfetta sincronizzazione erogazione-inspirazione, una quantità del farmaco va a sbattere contro le pareti della bocca e faringe con conseguente riduzione dell’efficacia ed aumento degli effetti collaterali locali.
- Deve esistere una contemporaneità tra premere la bomboletta ed inalazione.

Rovesciato alla distanza dalla bocca di circa 5-10 cm oppure utilizzato insieme ai distanziatori o spacer
Li utilizzo pochissimo per le difficoltà nell’esecuzione nei bambini e per l’impossibilità di usarli durante un episodio di broncospasmo, quando il flusso inspiratorio diventa insufficiente per inspirare in modo idoneo la polvere.
- Per svuotare un Distanziatore di 145 ml, un lattante di 8 Kg con un volume corrente di 48 ml ( il Volume corrente misura il volume di aria inspirato ed espirato in un singolo movimento respiratorio in condizioni di riposo ) ha bisogno di almeno 3 atti respiratori, durante i quali il farmaco tende a depositarsi sulle pareti del distanziatore ed essere quindi inalato in concentrazione sempre più ridotta rispetto ad un bambino più grande che a 25 Kg di peso , con un volume corrente di 145ml inalerà con un solo atto respiratorio tutto l’aereosol. Anche con l’Aereosol Classico, nei primi mesi di vita si verifica un analogo fenomeno di autoriduzione del farmaco: il flusso inspiratorio è infatti a questa età inferiore al flusso dell’aereosol e quindi il lattante riesce ad inalare solo una frazione del farmaco erogato, tanto più ridotta quanto più piccolo è il suo volume corrente.
- La quantità di farmaco che una volta inalato riesce ad arrivare alla periferia del polmone, è tanto minore quanto più ristrette sono le vie aeree e quindi quanto più piccolo è il bambino.
Inhaled treatmentfor asthma in preactice.Arch.Pediatr-2004:11:1377-83
Senza Bisfenolo A ( vedi articolo “perturbatori endocrini” sul blog )
Cariche elettriche si formano sia durante l’evaporazione del gas e la liberazione del farmaco erogato con lo spray, sia sulla parete del distanziatore attraverso processi di attrito come ad es asciugandolo con un panno. In questo modo parte del farmaco viene attirato sulle pareti e diventa inutilizzabile. Il fenomeno delle cariche elettrostatiche può essere ridotto immergendo una volta a settimana il distanziatore di plastica per 15 minuti in acqua tiepida in cui siano state versate alcune gocce di un detersivo liquido per piatti. Risciacquare con acqua pulita, scuotere l’eccesso di acqua e non strofinare con panni, ma lasciare asciugare l’apparecchio in posizione verticale.
giovedì 17 gennaio 2013
Novità in pillole : Latte materno contiene 700 batteri

Novità in pillole : Obesità ed enuresi notturna
Novità in pillole : Dieta Mediterranea
EFFETTI POSITIVI DELLA DIETA MEDITERRANEA GIA’ DOPO SEI SETTIMANE
Quando si adotta una dieta sana come quella mediterranea bastano sei settimane per vedere i primi risultati in termini di minore infiammazione del corpo, ritenuta responsabile di molte malattie. Lo affermano i risultati preliminari di uno studio dell'università neozelandese di Auckland, che li ha anticipati in un comunicato. Molti studi hanno già dimostrato che l'infiammazione può' essere ridotta attraverso una dieta ricca di acidi grassi omega 3, frutta e verdura, noci e cereali integrali, e povera di cereali raffinati, grassi saturi e zuccheri - spiega Lynnette Ferguson, uno degli autori - molti di questi componenti caratterizzano la dieta Mediterranea, che protegge dalle malattie croniche". Per capire quanto tempo impiega la dieta a dare i suoi effetti i ricercatori hanno sottoposto trenta volontari, scelti per la loro dieta 'povera', assegnando loro un regime alimentare strettamente controllato e facendo un test di sangue e urine dopo sei settimane. "Già dopo un periodo di tempo così breve - sottolinea Ferguson - i soggetti hanno mostrato un notevole miglioramento negli indicatori dell'infiammazione nel sangue, a partire dalla proteina C-reattiva per arrivare ad alcuni ormoni" .
Novità in pillole : Fast Food
 Il consumo di hamburger e dei vari snack poco salutari non soltanto favorisce l'obesità, ma potrebbe innescare un aumento del rischio di asma ed eczemi nei bambini e nei giovani. Lo evidenzia uno studio condotto da ricercatori della Auckland University, in Nuova Zelanda, nel quale sono stati coinvolti 319 mila soggetti di età compresa tra i 13 ed i 14 anni e 181 mila bambini di 6 e 7 anni, di oltre 50 Paesi. Fin dall'età scolare gran parte di loro segue abitudini alimentari scorrete, rivolgendosi al cibo spazzatura anche più di tre volte alla settimana. Gli esperti hanno evidenziato come i responsabili dell'aumento del rischio di asma ed eczema in bambini ed adolescenti siano da ricercare nei grassi saturi presenti in maniera eccessiva nel cibo da fast food e nel cibo spazzatura in generale. I grassi saturi sono stati ritenuti in grado di diminuire la capacità difensiva del sistema immunitario in bambini e giovanissimi, esponendoli ad un maggior rischio di asma ed eczemi. Secondo i ricercatori, per diminuire tale rischio dell'11% nei bambini e del 14% nei giovanissimi è sufficiente consumare almeno tre porzioni di frutta e verdura alla settimana.
Il consumo di hamburger e dei vari snack poco salutari non soltanto favorisce l'obesità, ma potrebbe innescare un aumento del rischio di asma ed eczemi nei bambini e nei giovani. Lo evidenzia uno studio condotto da ricercatori della Auckland University, in Nuova Zelanda, nel quale sono stati coinvolti 319 mila soggetti di età compresa tra i 13 ed i 14 anni e 181 mila bambini di 6 e 7 anni, di oltre 50 Paesi. Fin dall'età scolare gran parte di loro segue abitudini alimentari scorrete, rivolgendosi al cibo spazzatura anche più di tre volte alla settimana. Gli esperti hanno evidenziato come i responsabili dell'aumento del rischio di asma ed eczema in bambini ed adolescenti siano da ricercare nei grassi saturi presenti in maniera eccessiva nel cibo da fast food e nel cibo spazzatura in generale. I grassi saturi sono stati ritenuti in grado di diminuire la capacità difensiva del sistema immunitario in bambini e giovanissimi, esponendoli ad un maggior rischio di asma ed eczemi. Secondo i ricercatori, per diminuire tale rischio dell'11% nei bambini e del 14% nei giovanissimi è sufficiente consumare almeno tre porzioni di frutta e verdura alla settimana. domenica 13 gennaio 2013
Repellenti per insetti ( zanzare & co. )
A) IN BREVE
A partire dai 2 mesi di vita sino ai 2 anni sono raccomandati soltanto i prodotti a base di DEET (N, N-diethyl-m-toluamide) (nome commerciale : Off ).
A partire dai 2 anni si possono usare indifferentemente DEET oppure Icaridina (nome commerciale : Autan ).
Bisogna ricordare ai genitori di non applicare il repellente sulle mani dei bambini molto piccoli, perché potrebbero ingerirlo mettendosi le mani in bocca.
La scelta della concentrazione di DEET dipende dalla prevista durata dell'esposizione: la formulazione al 10%( Off Spray ) protegge per circa 2 ore, mentre quella al 30% ( Off Active Spray ) per circa 5 ore.
Sull'etichetta della confezione è riportata la concentrazione del principio attivo.
Nessun prodotto puo' essere usato al di sotto dei 2 mesi di vita.
Attenzione : in molte confezioni è riportata la controindicazione all’uso sotto i 12 anni presumibilmente si tratta di raccomandazioni obsolete. Infatti nel tempo abbiamo assistito ad una graduale diminuzione dei limiti d'età per l'uso del DEET. L'American Academy of Pediatrics gia' nel 2003 si era espressa a favore del DEET nei bambini di eta' superiore ai 2 mesi.
http://aapnews.aappublications.org/cgi/content/full/e200399v1
Recentemente:
http://www.aap.org/advocacy/releases/summertips-p2.cfm
http://www.nathnac.org/travel/misc/travellers_mos.htm
E' bene ricordare anche quali sono i prodotti o i dispositivi che si sono rivelati inefficaci o poco efficaci nel proteggere dagli insetti: prodotti omeopatici (sono stati segnalati diversi casi di malaria, tra cui alcuni decessi, in persone che si sono affidate a prodotti omeopatici), lievito, aglio, vitamine del gruppo B, olio di citronella (che risulta efficace ma soltanto per 30 - 60 minuti), apparecchi elettrici a ultrasuoni. L'olio di eucalipto sembra funzionare, ma l'efficacia e' di breve durata, richiede frequenti applicazioni e non dovrebbe essere usato al di sotto dei 3 anni d'eta' (Lalloo DG, Hill DR. Preventing malaria in travellers. BMJ 2008;336:1362-6. CDC Health Information for International Travel 2010).
B) PER CHI VOLESSE APPROFONDIRE
Ringrazio il Dott Giovannetti, (medico specialista in Igiene e Medicina Preventiva (Università di Genova), con perfezionamento in Medicina dei Viaggi e delle Migrazioni (Università di Brescia). Presta servizio presso il Dipartimento di Prevenzione dell'ASL CN2 Alba Bra (Regione Piemonte) come responsabile dell'area di Profilassi delle malattie infettive, che include il centro di Medicina dei Viaggi e delle Migrazioni) per avermi autorizzato a pubblicare sul mio blog il suo bellissimo articolo che segue.
http://medicinadeiviaggi.blogspot.it/2011/07/i-repellenti-cutanei-per-la-prevenzione.html)
Il diagramma riassume le azioni sulle quali si basa un'efficace protezione dalle punture d'insetto (cliccare sull'immagine per ingrandirla).
Tra le azioni di comprovata efficacia, l'uso dei repellenti cutanei riveste un ruolo fondamentale.
In questo post mi occuperò di tre molecole su cui esistono sufficienti evidenze di efficacia e sicurezza per il viaggiatore che si reca in aree a rischio di malaria, dengue, chikungunya e altre malattie trasmesse da insetti vettori.
La dietiltoluamide (N,N-dietil-3-metilbenzamide, precedentemente denominata N,N-dietil-m-toluamide) nota con l'acronimo DEET, ha una lunga storia, che inizia negli anni '50 del secolo scorso. La sua efficacia è dimostrata nei confronti di varie specie d'insetto, quali Anopheles, Culex, Aedes e altre (1).
Sebbene in condizioni sperimentali (applicazione subcronica a livello del derma) sia stata descritta neurotossicità nel ratto adulto (2), e in letteratura esistano alcune segnalazioni di manifestazioni neurotossiche (3,4), le evidenze disponibili suggeriscono un elevato profilo di sicurezza della molecola.
La maggior parte dei casi di tossicità nella specie umana descritti in letteratura sono stati determinati dall'ingestione del prodotto, con conseguente insorgenza di ipotensione, convulsioni e coma nell'arco di un'ora; il decesso è stato associato a concentrazioni ematiche di DEET pari a 1 mmol/L (4). Il meccanismo alla base delle convulsioni da DEET è ignoto.
Sulla base di una review pubblicata nel 2003, non sono disponibili evidenze di un aumentato rischio di tossicità conseguente all'uso del DEET in età pediatrica (4).
L'esistenza di reports relativi all'insorgenza di convulsioni in seguito all'esposizione al DEET potrebbe far pensare ad un aumentato rischio di tale evento avverso nel bambino: in realtà una revisione della letteratura ha evidenziato solo 10 segnalazioni di convulsioni in bambini dopo applicazione cutanea di DEET nell'arco di quasi 50 anni e qualche dubbio è stato sollevato sull'accuratezza di alcune tra queste segnalazioni, nonché sul fatto che in diversi casi non si potevano escludere altri possibili moventi etiologici (4).
Un ampio studio su più di 20.000 esposizioni accidentali al DEET in soggetti di tutte le età ha rilevato nei bambini un tasso di eventi avversi moderati, severi o fatali inferiore rispetto agli adulti (5).
Le raccomandazioni relative ai bambini piccoli variano da un Paese all'altro, riflettendo verosimilmente sia una carenza di evidenze conclusive, sia differenti modalità di approccio al problema.
Negli Stati Uniti e nel Regno Unito, a partire dai 2 mesi di vita sino ai 2 anni sono raccomandati soltanto i prodotti a base di DEET e comunque nessun prodotto è raccomandato al di sotto dei 2 mesi di vita (6,7).
Nel Regno Unito, DEET ad elevata concentrazione (sino al 50%) è ammesso nei bambini a partire dai 2 mesi (6), età in cui negli Stati Uniti è considerata sicura una concentrazione sino al 30%.
In merito all'uso del DEET in gravidanza e durante l'allattamento, non vi sono evidenze di una tossicità per il prodotto del concepimento e per il bambino allattato al seno (4).
La scelta della concentrazione di DEET dipende dalla durata prevista dell'esposizione: la formulazione al 10% protegge per circa 3 ore, mentre quella al 30% per circa 6 ore (4). L'utilizzo di formulazioni a bassa concentrazione richiede quindi una frequente riapplicazione del prodotto.
Negli Stati Uniti è in commercio, accanto alle formulazioni standard, una preparazione a base di DEET caratterizzata da una lenta evaporazione: in tal modo il principio attivo persiste più a lungo sulla superficie cutanea, proteggendo per circa 12 ore. Il prodotto si chiama Ultrathon ed è utilizzato dalla forze armate degli Stati Uniti.
Icaridina (KBR 3023) è un derivato della piperidina. Ha dimostrato di essere efficace verso varie specie d'insetti vettori in differenti contesti ambientali (Malesia, Florida, Australia, Africa) (1). La formulazione al 20% consente una protezione di alcune ore. Sebbene non siano emersi sino ad ora particolari problemi di sicurezza, vi è un generale consenso sull'utilizzo di tale prodotto solo a partire dai 2 anni d'età (6,8).
Il citriodiol o PMD è l’unico repellente di origine naturale riconosciuto dai Centers for Disease Control (CDC) di Atlanta, USA (7,9). Deriva dalle foglie di Corymbia citriodora (eucalipto citrato). L’olio essenziale di eucalipto citrato di per sé non è considerato un repellente efficace poiché è altamente volatile e pertanto la sua azione è di breve durata (circa un’ora). Fa eccezione una molecola, anch’essa derivata da Corymbia citriodora, il para-mentano 3, 8 diolo (PMD, registrata come citriodiol), che possiede una pressione di vapore più bassa rispetto ad altri derivati della stessa pianta e pertanto fornisce un’elevata protezione per diverse ore verso un’ampia varietà d’insetti vettori (10).
L'efficacia del PMD a concentrazioni del 20%, 30% e 50% è stata dimostrata in alcuni studi clinici (10). In particolare, in uno studio clinico randomizzato (PMD vs. placebo) condotto in Amazzonia, la molecola è risultata efficace nella prevenzione della malaria (1).
Le evidenze disponibili sembrano dimostrare un'efficacia pari a quella del DEET e una bassa tossicità. Negli Stati Uniti non è raccomandato nei bambini al di sotto dei 3 anni (7,9). Mi risulta purtroppo che in Italia citriodiol sia in commercio soltanto a concentrazioni inferiori al 20%.
Qualunque sia il repellente utilizzato, in età pediatrica occorre osservare alcune precauzioni: non utilizzare in quantità eccessiva e ad intervalli inferiori a quelli raccomandati, non applicare il repellente sulle mani dei bambini molto piccoli, perché potrebbero ingerirlo mettendosi le mani in bocca, e non applicare a concentrazioni superiori a quelle necessarie sulla base della durata prevista dell'esposizione.
Conclusioni
La scelta del repellente deve essere basata principalmente sull'entità del rischio e sulla durata dell'esposizione. Nei bambini la concentrazione del repellente dovrebbe essere commisurata alla durata dell'esposizione, tenendo presente che comunque al di sotto dei due mesi le molecole disponibili attualmente sono tutte controindicate ed occorre adottare precauzioni alternative (ad esempio la zanzariera sulla culla e sulla carrozzina). Non esistono repellenti perfetti, tuttavia le tre molecole testé descritte risultano efficaci quando usate alle concentrazioni appropriate, specialmente se integrate con le altre misure antivettoriali (zanzariera impregnata di permetrina, impregnazione dei vestiti, insetticidi ambientali, etc.).
E' opportuno infine ricordare brevemente anche i prodotti o i dispositivi che si sono rivelati inefficaci o poco efficaci nel proteggere dagli insetti: prodotti omeopatici (sono stati segnalati diversi casi di malaria, tra cui alcuni decessi, in persone che si sono affidate a prodotti omeopatici), lievito, aglio, vitamine del gruppo B, olio di citronella (che risulta efficace ma soltanto per 30 – 60 minuti), apparecchi elettrici a ultrasuoni (11).
Bibliografia
1. Goodyer LI, Croft AM, Frances SP et al. Expert review of the evidence base for arthtropod bite avoidance. J Travel Med 2010;17:182-192.
2. Abu-Donia MB, Goldstein LB, Dechovskaia A et al. Effects of daily dermal application of DEET and permethrin, alone and in combination, on sensimotor performance, blood-brain barrier and blood-testis barrier in rats. J Toxicol Environ Health 2001;62:523-541.
3. Sorge F. Prévention par insectifuge chez l'enfant. Archives de Pédiatrie 2009;16:S115-S122.
4. Koren G, Matsui D, Bailey B. DEET-based insect repellents: safety implications for children and pregnant and lactating women. CMAJ 2003;169:209-211 http://www.cmaj.ca/content/169/3/209.full
5. Bell JW, Veltri JC, Page BC. Human exposures to N,N-diethyl-m-toluamide insect repellents reported to the American Association of Poison Control Centers 1993-1997. Int J Toxicol 2002;21:341-52 http://ijt.sagepub.com/content/21/5/341.full.pdf+html
6. Health Protection Agency. NATHNAC. Insect and Tick Bite Avoidance. December 2010
http://www.nathnac.org/travel/misc/documents/InsectBiteAvoidance_trav.pdf
7. CDC. West Nile Virus. Questions and answers. Insect repellent use and safety. Last modified February 25, 2010 http://www.cdc.gov/ncidod/dvbid/westnile/qa/insect_repellent.htm
8. Sorge F, Imbert P, Moulin F et al. Protection antimoustique chez l'enfant: recommendations du Groupe de Pédiatrie Tropicale. Archives de Pédiatrie 2009;16:771-773.
9. CDC. Yellow Book 2012. Chapter 2: Protection against mosquitos, ticks and other insects and arthropods http://wwwnc.cdc.gov/travel/page/yellowbook-2012-home.htm
10. Maia MF, Moore S. Plant-based insect repellents: a review of their efficacy, development and testing. Malaria J 2011;10(Suppl 1):S11 http://www.malariajournal.com/content/10/S1/S11
11. Lalloo DG, Hill DR. Preventing malaria in travellers. BMJ 2008;336:1362-6 http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2427103/?tool=pubmed